Traumatologie
Dijbeenbreuk
Een dijbeenbreuk is een ernstige beenbreuk. Lees over operatie met mergpen en revalidatie bij Orthopedie Turnhout.
Inhoud
Dijbeenbreuk
Wat is het?
Bij wie komt het voor?
Wat zijn de symptomen?
Hoe stelt de arts de diagnose?
Wanneer naar een volgende stap?
Behandeling
Prognose
Conclusie
Wat is het?
Een dijbeenbreuk is een fractuur van het femur, oftewel het bovenbeen. Dit is één van de langste en sterkste botten in het lichaam. We spreken van een dijbeenbreuk (dijbeenfractuur of bovenbeenbreuk) wanneer dit bot op een willekeurige plaats breekt, doorgaans onder de heup en boven de knie. Een dijbeenbreuk kan hoog in het dijbeen (de heupregio) optreden, maar die categorie wordt meestal als heupfractuur aangeduid. Breuken in het middelste gedeelte (dijbeenschacht) of onderste gedeelte (net boven de knie) vallen onder de bredere term dijbeenbreuk. Hier richten we ons vooral op de breuk van de dijbeenschacht (middenstuk van het dijbeen), omdat breuken aan de uiteinden elders besproken worden (heup en knie). Een dijbeenschachtbreuk ontstaat meestal door een krachtige impact op het bovenbeen. Het is een ernstig letsel, vaak gepaard gaand met weefselschade en bloedverlies in het bovenbeen.
Bij wie komt het voor?
Een bovenbeenbreuk (dijbeenbreuk) kan iedereen overkomen bij een voldoende hoge impact, maar er zijn typische situaties en groepen:
- Jongeren en volwassenen bij hoogenergetisch trauma: de meeste dijbeenschachtfracturen komen voor bij jongere personen in de context van ernstige ongevallen, zoals verkeersongevallen (auto/motor/brommer) of een val van grote hoogte. De enorme krachten die vrijkomen bij een botsing kunnen het sterke dijbeen doen breken. Sporters kunnen ook een femurfractuur oplopen bij extreme ongevallen (bijvoorbeeld een hoge snelheid ski- of motorsportongeval).
- Polytrauma slachtoffers: Een dijbeenbreuk treedt vaak op als onderdeel van een polytrauma (meervoudig letsel). Mensen die meerdere breuken of verwondingen hebben door bijvoorbeeld een auto-ongeluk, hebben niet zelden een dijbeenschachtfractuur vanwege de hoge impact.
- Oudere mensen met osteoporose: Een spontane dijbeenschachtbreuk bij een simpele val is ongebruikelijk, maar bij ernstige osteoporose kan het dijbeen wel sneller breken dan normaal. Ook kan langdurig gebruik van bepaalde medicijnen (zoals bisfosfonaten) in zeldzame gevallen leiden tot atypische dijbeenbreuken. Over het algemeen krijgen oudere mensen bij een val eerder een heuphalsbreuk dan een dijbeenbreuk, maar het is niet uitgesloten.
- Kinderen: Bij kinderen komt een femurfractuur ook voor, vaak door een val van hoogte of een verkeersongeluk. Bij jonge kinderen is het bot nog wat buigzaam, maar een harde klap (zoals aangereden worden) kan toch een dijbeenbreuk veroorzaken. De behandeling verloopt bij kinderen deels anders (vaak niet-operatief met gipsbroek of tractie).
- Werk- of bouwongevallen: Personen die van een ladder of stelling vallen of onder zware objecten bekneld raken op het werk, kunnen een bovenbeenbreuk oplopen. Dit betreft meestal volwassenen in arbeidssituaties.
Wat zijn de symptomen?
Een dijbeenbreuk is zeer pijnlijk en opvallend door:
- Hevige pijn in het bovenbeen: Meteen na het breken van het dijbeen ontstaat er intense pijn diep in het bovenbeen. De pijn wordt beschreven als scherp en stekend. Kleinste bewegingen van het been verergeren de pijn.
- Abnormale stand en misvorming: Omdat de dijbeenspieren krachtig zijn, trekken ze aan de botstukken, waardoor het bovenbeen verkort en in een hoek kan komen te staan. Het been kan er zichtbaar vervormd uitzien: bijvoorbeeld een duidelijk abnormale hoek halverwege het dijbeen of het been lijkt “korter” dan het andere. Soms steekt een botfragment zelfs onderhuids uit of – als het een open breuk is – door de huid.
- Zwelling en bloeduitstorting: Binnen korte tijd zwelt het bovenbeen op door interne bloedingen. Het dijbeen is omgeven door veel spieren; bij een breuk kunnen bloedvaten in het been scheuren, wat een flinke bloeding tussen de spieren veroorzaakt. Hierdoor wordt het bovenbeen dik en voelt het gespannen aan. Later verschijnt vaak een uitgebreide blauwe plek die zich kan verspreiden naar het heup- of kniegewricht.
- Crepitaties en beweging: Het been is instabiel op de plaats van de breuk. Als men het been per ongeluk beweegt, kan men een krakend of schuivend gevoel waarnemen (crepiteren van de botdelen). De patiënt zelf kan het been absoluut niet meer optillen of gebruiken.
- Shockverschijnselen: Een dijbeenschachtfractuur gaat gepaard met veel bloedverlies – tot wel anderhalve à twee liter bloed kan in het bovenbeen weglekken. Dit kan leiden tot symptomen van shock: de patiënt wordt bleek, klam, heeft een snelle hartslag en kan duizelig worden of het bewustzijn verliezen door de dalende bloeddruk. Dit is een medisch noodgeval.
Door deze duidelijke tekenen is een dijbeenbreuk doorgaans direct herkenbaar voor omstanders en hulpverleners. Vaak ligt de patiënt op de grond en kan het been niet meer zelf bewogen of belast worden
Hoe stelt de arts de diagnose?
Bij een ongeval met een vermoeden van een dijbeenbreuk zal de spoedarts of traumachirurg:
1. Anamnese en omstandigheden: navragen wat er gebeurd is (bijvoorbeeld auto-ongeval, val). Soms kan de patiënt dit door de pijn niet goed uitleggen, dan geven omstanders of ambulanciers de informatie. Als de patiënt aanspreekbaar is, vraagt men naar pijn en gevoel in het been en eventueel naar medische voorgeschiedenis (zoals stollingsproblemen of medicatie).
2. Lichamelijk onderzoek: Het bovenbeen wordt geïnspecteerd op vervorming, wonden (teken van open fractuur) en zwelling. De arts zal heel voorzichtig de locatie van de pijn voelen en kijken of de huid intact is. Belangrijk is controle van de zenuwen en doorbloeding: de arts voelt aan de voet of de pulsaties van de beenslagader (arteria dorsalis pedis of tibialis posterior) aanwezig zijn en test of de patiënt de voet en tenen kan bewegen en voelen. Dit om te controleren of er geen bloedvat of zenuw beschadigd is door scherpe botfragmenten. Bij een open wond wordt de grootte en vervuiling beoordeeld (traumatische wond).
3. Beeldvorming: Een röntgenfoto van het femur (bovenbeen) bevestigt de diagnose dijbeenbreuk. Op de foto ziet men de fractuurlijn, het type breuk (dwars, schuin, spiraalvormig) en hoeveel fragmenten er zijn. Ook is zichtbaar of de botstukken verplaatst zijn. Soms maakt men aanvullend een CT-scan van het been, vooral bij complexe, verbrijzelde breuken, om de fragmenten 3D in kaart te brengen voor de operatieplanning. Bij hoogenergetisch trauma zal men tevens het hele lichaam scannen (trauma CT-scan) om andere letsels niet te missen.
4. Aanvullende onderzoeken: In acute setting controleert men ook algemeen: bloeddruk, hartslag (om shock te monitoren) en er wordt bloed geprikt (bijv. bloedgroep voor transfusie, hemoglobinegehalte, etc.).
Wanneer naar een volgende stap?
Behandeling
Een bovenbeenbreuk (dijbeenschachtfractuur) wordt beschouwd als een spoedeisende aandoening die vrijwel altijd chirurgisch behandeld wordt. De behandelstappen zijn:
Stap 1: Acute stabilisatie op de eerste hulp: Zodra de breuk is vastgesteld krijgt de patiënt sterke pijnstilling. Het been wordt gestabiliseerd, vaak met een tractiespalk dat aan het onderbeen wordt bevestigd en het been op goede lengte houdt en stabiliseert. Dit zorgt ervoor dat de botstukken minder tegen elkaar schuren en in lijn komen, wat pijn en bloedverlies vermindert. De patiënt krijgt een infuus; bij tekenen van veel bloedverlies wordt vocht en zo nodig bloed toegediend.
Stap 2: Operatie – intramedullaire fixatie (femurnagel): De standaardbehandeling voor een dijbeenschachtbreuk bij volwassenen is het operatief vastzetten van de botdelen met een intramedullaire nagel. Onder verdoving plaatst de orthopedisch chirurg of traumachirurg een metalen nagel in het mergkanaal van het dijbeen. Via een sneetje bij de heup wordt de pen in het been ingebracht en door het gebroken deel geleid, zodat de botstukken weer uitgelijnd aan elkaar komen te zitten. De pen wordt boven- en onderaan met schroeven vergrendeld, zodat de nagel niet kan bewegen. Dit is een stevige constructie die het gewicht weer kan dragen terwijl het bot geneest. In sommige situaties (bijvoorbeeld bij een fractuur vlak bij de knie of bij bepaalde breuktypes) kan, in plaats van een nagel, een plaat met schroeven aan de buitenkant van het bot worden aangebracht om de breuk te fixeren.
Stap 3: Nazorg en revalidatie: Na de fixatie volgt een revalidatieproces. Doorgaans mag de patiënt met een goed gefixeerde dijbeenbreuk vroeg mobiliseren: vaak al de dag na de operatie voorzichtig met hulp uit bed. De femurnagel is stevig genoeg om enige belasting toe te laten; in veel gevallen mag de patiënt direct gedeeltelijk of volledig gewicht op het been zetten. Een fysiotherapeut helpt met spierversterkende oefeningen (om spierkracht in bil en bovenbeen te behouden) en met het geleidelijk herstellen van de knie- en heupbewegingsvrijheid. Bij een gesloten ongecompliceerde breuk verblijft de patiënt enkele dagen in het ziekenhuis; bij een gecompliceerde breuk of polytrauma vaak langer.
Alternatief – conservatieve behandeling: Het merendeel van de dijbeenbreuken bij volwassenen wordt geopereerd. Zonder operatie behandelen (dus alleen met gips of tractie) gebeurt alleen bij jonge kinderen of in zeer uitzonderlijke gevallen bij volwassenen. Bij volwassenen zou een niet operatief beleid een langdurige tractie van vele weken betekenen, met risico op doorligwonden, gewrichtsstijfheid en niet-goed helende breuk. Daarom verkiest men bij een dijbeenfractuur altijd de snelle chirurgische stabilisatie. Bij kinderen daarentegen kan een gipsbroek of tractiebehandeling soms volstaan, afhankelijk van leeftijd en fractuur, omdat hun botten heel goed genezen en ze complicaties van bedrust beter verdragen.
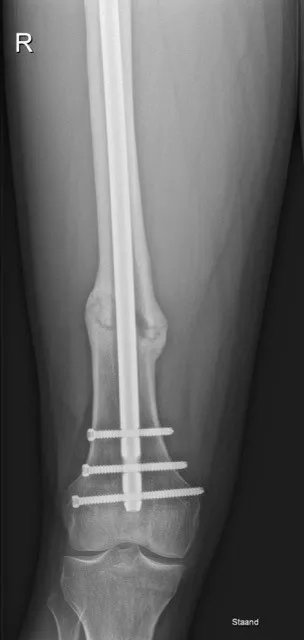
Prognose
Een dijbeenfractuur is een ernstig letsel, maar de genezingskansen zijn gelukkig zeer goed mits correcte behandeling:
- Botgenezing: Het dijbeen heeft een rijke doorbloeding en geneest daardoor over het algemeen betrouwbaar. Binnen ~3 tot 4 maanden is de breuk meestal stevig genezen, soms sneller bij jonge mensen. Bij ouderen of complexe breuken kan het langer duren, maar doorgaans groeit het bot weer aan elkaar. Er wordt regelmatig met röntgenfoto’s gekeken of zich nieuw bot vormt op de breukplaats. In zeldzame gevallen geneest de breuk vertraagd of niet spontaan; dan kan een aanvullende ingreep nodig zijn. Dit komt echter weinig voor.
- Functionaliteit: Na de revalidatie herwinnen de meeste patiënten de volledige functionele mogelijkheden van hun been. Jonge patiënten keren meestal terug naar hun werk en kunnen weer sporten als vooraf. Het kost wel tijd om alle spieren terug op kracht te krijgen. Oefeningen en kinesitherapie zijn cruciaal om stijfheid van knie en heup te voorkomen, want deze gewrichten kunnen door de periode van beperkte mobiliteit tijdelijk minder soepel zijn. Met intensief oefenen behalen de meesten weer een normale bewegingsuitslag.
- Kracht en lopen: Enkele weken na de operatie kan de patiënt met krukken wandelen; naarmate de breuk herstelt, wordt meestal volledige steunname zonder hulpmiddelen weer haalbaar. Rond 3-4 maanden kan men vaak zonder hulpmiddel stappen, zij het nog met voorzichtigheid. Tegen 6 maanden is er doorgaans een behoorlijk herstel van kracht en uithouding. Spiermassa van het bovenbeen kan door het trauma en immobilisatie afgenomen zijn, maar die wordt met oefentherapie weer opgebouwd.
- Mogelijke restverschijnselen: In sommige gevallen blijft een klein verschil bestaan: bijvoorbeeld een beperkt beenlengteverschil als de fractuur in een lichte verkorting genezen is. Dit leidt zelden tot klachten; eventueel kan een zooltje volstaan. Ook kan rond het litteken of rond de plaats van de breuk wat doof gevoel of irritatie optreden. Het interne metaal (nagel of plaat en schroeven) hoeft meestal niet verwijderd te worden – het kan levenslang blijven zitten zonder problemen. Enkel bij klachten (bijv. een schroef die tegen een pees schuurt) wordt het materiaal na 1-2 jaar verwijderd.
- Complicaties: Direct na het ongeval is de grootste zorg het bloedverlies en mogelijke shock – dit wordt in het ziekenhuis opgevangen. Tijdens herstel is de belangrijkste complicatie het risico op een bloedklonter in het been (diep-veneuze trombose) of een vetembolie (kleine vetdruppeltjes uit het merg die embolieën veroorzaken); daarom monitoren artsen goed en geven preventieve maatregelen (bloedverdunners, zo snel mogelijk mobiliseren). Infectie van de breuk is bij gesloten breuken zeldzaam, wel iets hoger bij open breuken waar vuil in de wond zat. Bij ernstige open breuken kan soms een infectie of slecht helende wonde langdurige zorg vragen. Kleine afwijkingen in de stand van de breuk worden vaak door het lichaam gecompenseerd en geven geen hinder.
Conclusie
Een dijbeenbreuk (breuk van het bovenbeen) is een ernstig maar behandelbaar letsel. Het ontstaat meestal door een zwaar ongeval en kenmerkt zich door hevige pijn, een abnormaal stand van het been en onvermogen te bewegen. De diagnose is duidelijk en wordt bevestigd met röntgenfoto’s. De behandeling gebeurt vrijwel altijd operatief, doorgaans door middel van een femurnagel in het dijbeen die de botstukken fixeert. Hierdoor kan de patiënt relatief snel weer mobiliseren, wat cruciaal is om complicaties te voorkomen. De revalidatie vraagt inzet: weken tot maanden van oefenen om spieren te versterken en gewrichten soepel te houden. Met de huidige behandelmethoden is de prognose gunstig – het bot geneest meestal binnen enkele maanden en de meeste patiënten kunnen terugkeren naar hun normale activiteiten. Uiteraard hangt het herstel ook af van bijkomende verwondingen en de algemene gezondheid.
Maak een afspraak
Online
Het is mogelijk om je afspraak online vast te leggen via onderstaande link.
Telefonisch
Maak je je afspraak liever telefonisch? Dan kan je terecht bij ons secretariaat:
Maak een afspraak
Maak je je afspraak liever telefonisch? Dan kan je terecht bij ons secretariaat:
Veel gestelde vragen
Hoe herken ik een dijbeenbreuk?
Je voelt hevige pijn in het bovenbeen en kunt absoluut niet meer steunen. Het been is vaak verkort, gezwollen en zichtbaar misvormd.
Moet een dijbeenbreuk altijd geopereerd worden?
Bijna altijd. Bij volwassenen plaatst de chirurg een mergpen door het dijbeen om de breuk stabiel te zetten en vroege beweging mogelijk te maken.
Hoelang duurt het herstel van een dijbeenbreuk?
Het bot heelt in drie tot vier maanden. Volledig herstel van kracht en stappatroon vraagt zes maanden tot een jaar revalidatie.
Wanneer mag ik weer steunen na een dijbeenbreuk?
Met een mergpen meestal binnen enkele dagen onder begeleiding van een kinesitherapeut. Bij andere behandelingen volgt de arts het schema individueel op.
Wat zijn de risico's van een dijbeenbreuk?
Door het grote bloedverlies en de impact op de spieren bestaat een risico op longembolie, infectie en spierzwakte. Snelle behandeling beperkt deze risico's.
Welke artsen behandelen dijbeenbreuken in Turnhout?
Dr. Thierry De Baets, samen met de knie- en heupartsen Dr. Vanlommel, Dr. Colyn, Dr. Roos en Dr. Pittoors, volgen dijbeenbreuken op.

.png)



