Traumatologie
Heupfractuur
Een heupfractuur is een gebroken heup (dijbeenhals of bovenbeen vlak bij de heup). Ontdek de symptomen, diagnose en behandeling.
Inhoud
Heupfractuur
Wat is het?
Bij wie komt het voor?
Wat zijn de symptomen?
Hoe stelt de arts de diagnose?
Wanneer naar een volgende stap?
Behandeling
Prognose
Conclusie
Wat is het?
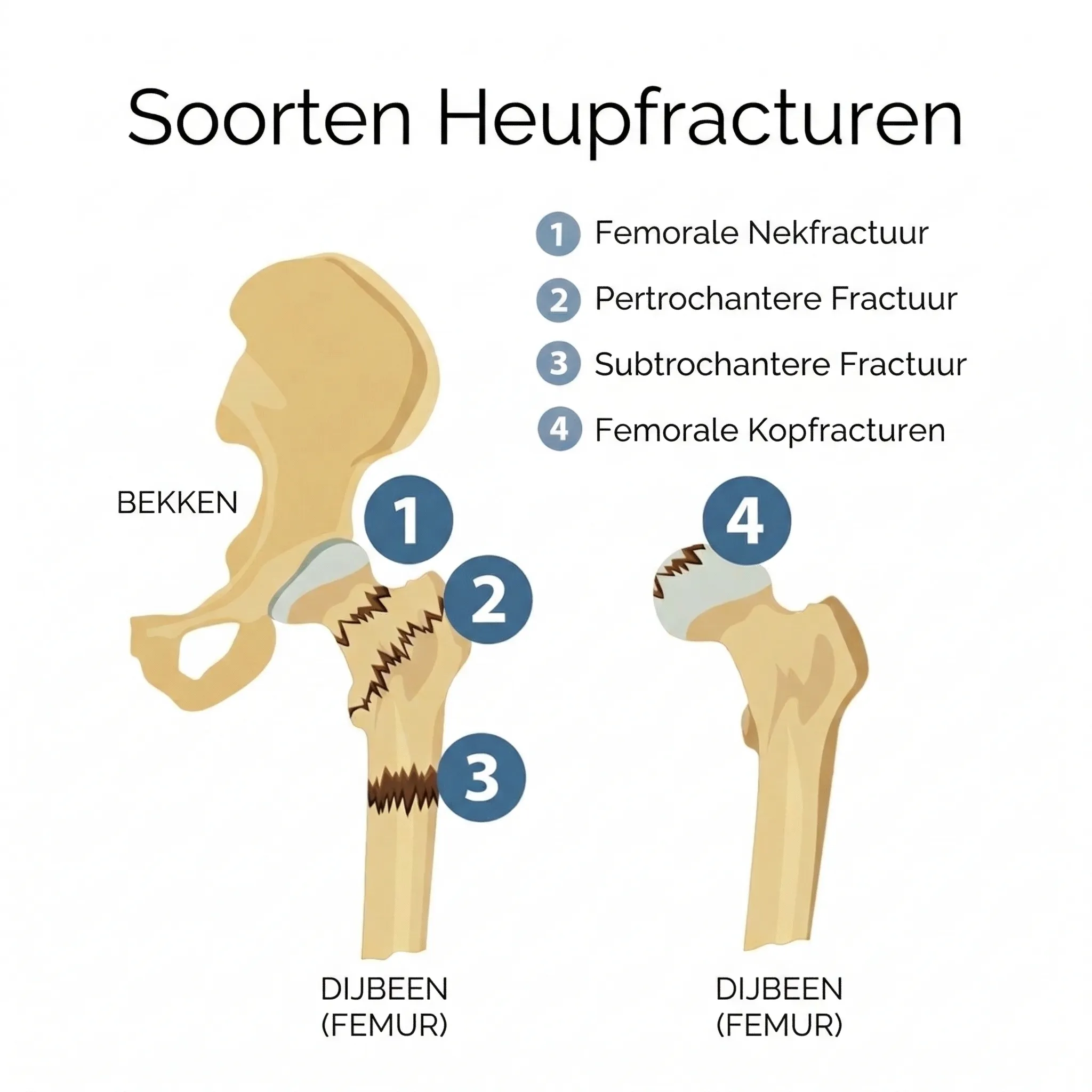
Een heupfractuur is een breuk van het dijbeen (proximale femur) in de nabijheid van de heupregio. Dit omvat breuken van de dijbeenhals (net onder de heupkop, subcapitaal) of net daaronder in het bovenste deel van het dijbeen (de trochanter regio). In de volksmond spreekt men van een gebroken heup of heupbreuk als iemand zo’n fractuur oploopt. Een heupfractuur ontstaat meestal door een val op de zijkant van de heup bij oudere mensen. Bij jongere personen komt een heupfractuur vrijwel alleen voor bij hoog energetische trauma’s (zoals verkeersongevallen). Vrijwel alle heupfracturen worden beschouwd als medisch spoedgeval, omdat snelle behandeling nodig is om complicaties te voorkomen en mobiliteit te herstellen.
Bij wie komt het voor?
Een heupfractuur komt typisch voor bij:
- Oudere volwassenen: De meerderheid van de patiënten zijn 65-plussers, vaak vrouwen, met osteoporose. Naarmate men ouder wordt en de botdichtheid afneemt, is de kans op een heupbreuk groter. Een banale val in huis (bijvoorbeeld uit bed of uit stand) kan al een gebroken heup veroorzaken bij iemand met broze botten.
- Vrouwen: Vrouwelijke patiënten hebben een hogere incidentie van heupfracturen, onder andere doordat na de menopauze de botontkalking versnelt. Vrouwen leven gemiddeld ook langer, wat de blootstelling aan fractuurrisico's verhoogt.
- Osteoporosepatiënten: Mensen bij wie botontkalking is vastgesteld (osteoporose) lopen een hoger risico op een heupbreuk bij een val. Vaak is een heupfractuur zelfs het eerste teken van osteoporose.
- Valincidenten: Personen die vaker vallen (door evenwichtsproblemen, slecht zicht, of bijvoorbeeld neurologische aandoeningen) hebben een verhoogde kans. Daarom zien we vaak heupfracturen bij bewoners van woonzorgcentra of mensen die thuis al met hulpmiddelen wandelen.
- Jongere patiënten met hoog energetisch trauma: Bij jongere mensen komt een heupfractuur zelden voor, tenzij bij ernstige ongevallen (bv. auto-ongevallen) of een val van grote hoogte. In zulke gevallen is er vaak sprake van een polytrauma met meerdere letsels.
Wat zijn de symptomen?
Een heupfractuur uit zich meestal zeer duidelijk:
- Heuppijn: Een gebroken heup veroorzaakt acute, felle pijn ter hoogte van de heup en lies. De pijn kan uitstralen naar het bovenbeen en zelfs tot aan de knie. Vooral pogingen om het been te bewegen of te belasten geven scherpe pijn.
- Onvermogen om te staan of lopen: Vrijwel alle patiënten met een heupfractuur kunnen na de val niet meer op het aangedane been staan. Het aangedane been zakt door bij elke poging om recht te staan.
- Abnormale stand van het been: Bij een verplaatste heupfractuur ligt het been vaak in een onnatuurlijke houding: het aangedane been is een beetje korter en duidelijk naar buiten gedraaid ten opzichte van de gezonde zijde. Dit komt door de trekkracht van de spieren op de gebroken botstukken.
- Zwelling en bloeduitstorting: Rond de heup kan een zwelling ontstaan en later vaak een blauwe plek (hematoom) zichtbaar worden door inwendige bloeduitstorting na de fractuur. Soms is er ook een zwelling in het bovenbeen door bloed dat tussen de spieren lekt.
- Bewegingsbeperking: De patiënt kan het been niet optillen of de heup buigen. Als men passief het been probeert te bewegen, voelt men weerstand en pijn. De functie van het been is als het ware uitgeschakeld.
- Kraakgeluid of schuren: Bij de fractuur kan een krakend gevoel optreden als de botstukken langs elkaar bewegen (crepitaties).
Hoe stelt de arts de diagnose?
Bij vermoeden van een heupfractuur zal de arts:
1. Anamnese: vragen naar het ongevalsmechanisme (bij een oudere: vaak een val in huis; bij jongere: verkeersongeval of ander trauma) en naar de klachten. Belangrijke vragen: kon de patiënt nog rechtstaan na de val? Was er pijn in de lies/heup meteen na de val? Ook wordt gevraagd naar het activiteitenniveau en de voorgeschiedenis (bv. eerdere heupfractuur aan de andere kant, osteoporose, hulpmiddelengebruik).
2. Klinisch onderzoek: De arts onderzoekt het been en de heup. De ligging van het been is veelzeggend: is het been verkort en naar buiten gedraaid, dan wijst dat sterk op een gebroken heup. De arts voelt voorzichtig rond de heup en in de liesstreek op drukpijn. Het vermogen om het been gestrekt op te tillen wordt getest – bij een heupfractuur lukt dit doorgaans niet. Ook de knie wordt onderzocht om zeker te zijn dat de pijn niet vanuit de knie komt. De algehele conditie wordt beoordeeld: pols, bloeddruk en bewustzijn bij mogelijke val op het hoofd.
3.Beeldvorming: Röntgenfoto’s van de heup en bekken worden vrijwel altijd gemaakt. Hierop is een heupfractuur meestal duidelijk zichtbaar en kan men zien of de breuk verplaatst is en waar precies de breuklijn loopt. Soms wordt een CT-scan uitgevoerd om de breuk te evalueren of een onduidelijke breuklijn te objectiveren.
Wanneer naar een volgende stap?
Behandeling
Bij een heupfractuur is de behandeling vrijwel altijd operatief.
Stap 1: Eerste opvang – pijnbestrijding en tractie: Een heupfractuur wordt beschouwd als spoedeisend, de operatie gebeurt idealiter binnen 24–48 uur na opname (als de conditie het toelaat). In tussentijd richt de eerste behandeling zich op pijnbestrijding en tijdelijke immobilisatie. De patiënt krijgt sterke pijnstillers (meestal per infuus) of met een prik in de heup zelf. Soms wordt het been in lichte tractie gelegd: er wordt bijvoorbeeld een tijdelijke tractiespalk aangelegd of een gewicht aan het onderbeen gehangen om de gebroken heup iets te stabiliseren. De patiënt moet bedrust houden tot de operatie. Ook worden preoperatief voorbereidingen getroffen: nodig bloedonderzoek, eventueel hartfilmpje en overleg met de anesthesist.
Stap 2: operatie:
Welk type ingreep het meest geschikt is, hangt af van:
- De locatie van de breuk (bijvoorbeeld subcapitaal, pertrochantere of subtrochantere)
- De mate van verplaatsing van de botstukken
- Het activiteitenprofiel en de algemene gezondheidstoestand van de patiënt
De orthopedisch chirurg bespreekt op basis van deze factoren de meest geschikte operatieve aanpak. Er zijn drie opties:
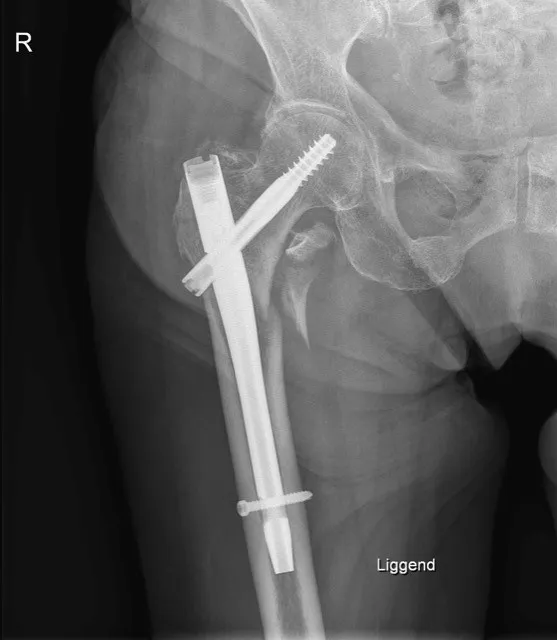
1. Intramedullaire heupnagel (gammanagel)
Bij een pertrochantere of subtrochantere femurfractuur is een intramedullaire nagel vaak de voorkeursbehandeling. Hierbij wordt een stevige metalen pen ingebracht via het bovenste deel van het dijbeen (femur), in het beenmergkanaal. Deze ‘gammanagel’ wordt verankerd met een dwarsschroef in de hals en kop van het dijbeen en 1 of 2 schroeven lager in het bovenbeen. Dit biedt een stevige fixatie voor patiënten die snel weer moeten mobiliseren en geeft minder risico op loslating bij osteoporotisch bot.
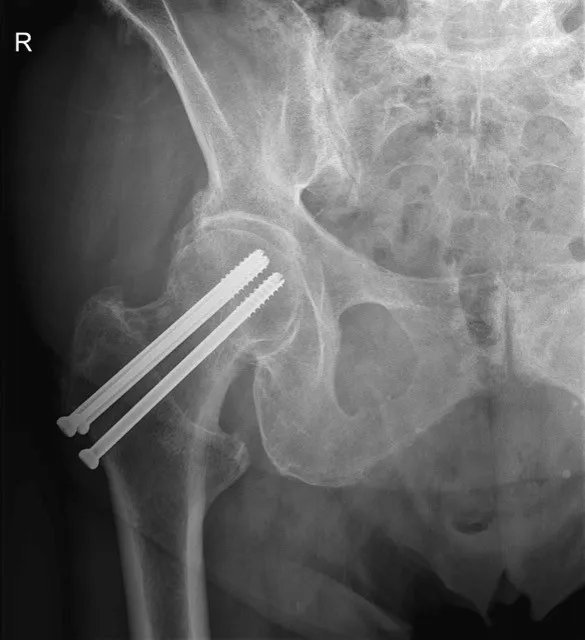
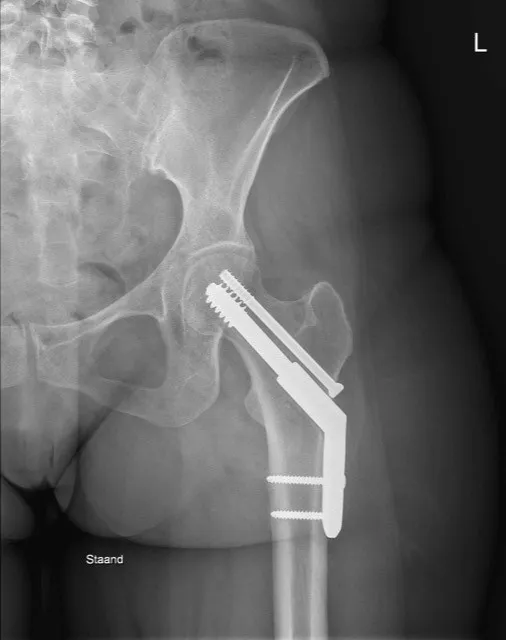
2. Femoral Neck System (FNS) of gecanuleerde schroeven
Bij een subcapitale femurfractuur zonder grote verplaatsing, of bij jongere patiënten, wordt vaak gekozen voor een Femoral Neck System (FNS) of gecanuleerde schroeven. Dit systeem bestaat uit een kort metalen implantaat met schroefconstructie die de dijbeenhals stevig stabiliseert of met drie aparte schroeven. Bij deze ingreep houdt de patiënt zijn eigen heupkop. Het nadeel hierbij is dat de patiënt 6 weken niet mag steunen en dat de breuk in zeldzame gevallen niet geneest.
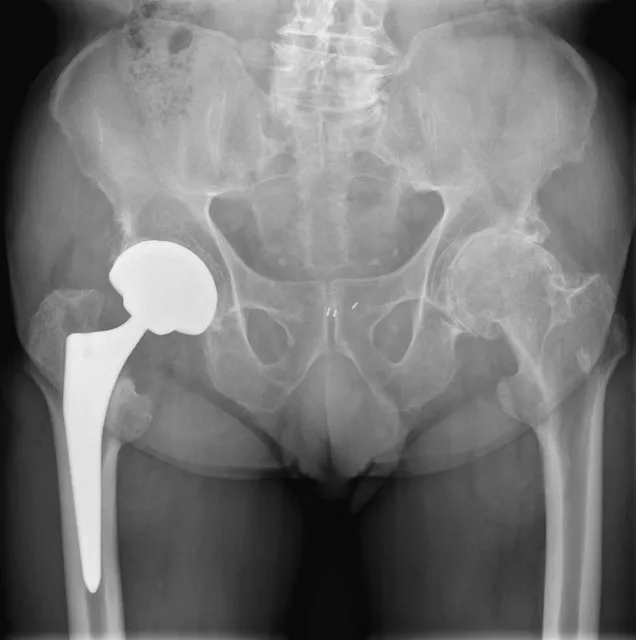
3. Heupprothese
Bij een verplaatste breuk in de hals van de heup waarbij de bloedvoorziening van de heupkop beschadigd is, wordt meestal een heupprothese geplaatst. De chirurg vervangt hierbij de beschadigde heupkop door een kunstkop met een metalen steel in het dijbeen. Afhankelijk van de patiënt wordt een halve heupprothese geplaatst (alleen de kop), of een totale heupprothese (kop en kom). Het plaatsen van een heupprothese zorgt voor een snellere mobilisatie na de ingreep zonder risico op afsterven van de heupkop (avasculaire necrose) met noodzaak tot heropereren. Deze optie is het meest geschikt voor oudere of minder mobiele patiënten die snel dienen te mobiliseren.
Na de operatie blijft de patiënt enkele dagen in het ziekenhuis. Direct na de ingreep wordt een controle-röntgenfoto gemaakt om de positie van het materiaal of de prothese te controleren. Een fysiotherapeut helpt de patiënt meestal op de eerste dag na de operatie al met recht zitten en staan. Afhankelijk van het type ingreep mag de patiënt:
- Bij een prothese: vaak direct volledig steunen op het been, omdat de kunstheup direct stevig is verankerd. Toch wordt het belasten opgebouwd op geleide van pijn en evenwicht, vaak eerst met looprek of krukken.
- Bij interne fixatie: soms gedeeltelijk gewicht dragen gedurende ~6 weken, als de chirurg inschat dat de botheling anders verstoord raakt. Bij stabiele intramedullaire nagels mag men echter ook vaak vrijwel volledig belasten, mits de pijn het toelaat, om snelle mobilisatie te bevorderen.
Verder krijgt de patiënt dagelijks bloedverdunners om trombose te voorkomen en bij osteoporose wordt gestart met behandeling (bv. calcium, vitamine D of medicatie als bisfosfonaten) om nieuwe breuken te voorkomen.
Prognose
Herstel na een femurfractuur (heupfractuur) is voor vooral oudere patiënten een uitdaging, maar met goede zorg zijn de vooruitzichten redelijk:
- Mobiliteit: Dankzij chirurgie en vroege mobilisatie kunnen veel patiënten na een heupfractuur weer lopen. Echter, slechts een deel keert terug naar het oude niveau van zelfstandig functioneren. Ongeveer de helft van de ouderen met een gebroken heup zal uiteindelijk met een hulpmiddel (rollator, wandelstok) blijven lopen of extra hulp nodig hebben in huis. Jonge patiënten met een femurfractuur kunnen meestal na revalidatie weer volledig herstellen.
- Hersteltijd: De botgenezing duurt circa 6 tot 12 weken, maar de totale revalidatie kan 6 maanden tot een jaar duren voordat men maximaal herstel bereikt. In de eerste weken is men vaak aangewezen op fysiotherapie in een revalidatiecentrum of verpleegafdeling om weer te leren lopen en dagelijkse handelingen uit te voeren.
- Complicaties: Een heupfractuur op oudere leeftijd kan gepaard gaan met complicaties. Er is een verhoogd risico op longontsteking, urineweginfecties, doorligwonden en trombose, vooral als de mobilisatie vertraagt. Daarom is snelle operatie en mobilisatie belangrijk. Als de patiënt voor de ingreep reeds verzwakt is, is de kans op sterfte binnen een jaar na een gebroken heup helaas aanzienlijk (circa 25%). Dit komt vaak door onderliggende kwetsbaarheid en bijkomende problemen. Goede medische begeleiding en revalidatie verlagen dit risico.
- Resultaat van de ingreep: Over het algemeen verlichten zowel interne fixatie als een heupprothese de pijn van de fractuur en maken ze mobilisatie weer mogelijk. Bij interne fixatie moet het eigen bot genezen; dit lukt meestal, maar soms groeit de breuk niet goed vast (non-union) of treedt een avasculaire necrose op (afsterven van heupkop door bloedgebrek) – in zulke gevallen kan alsnog een prothese nodig zijn. Ook kan op langere termijn slijtage of loslating van de prothese optreden, maar doorgaans gaan deze kunstheupen vele jaren mee.
- Osteoporose en preventie: Een heupfractuur is vaak aanleiding om osteoporose verder te behandelen. Medicatie en botversterkende therapie kunnen toekomstige breuken helpen voorkomen. Daarnaast krijgt de patiënt advies over valpreventie (aangepaste thuisomgeving, hulpmiddelen) om herhaling te voorkomen.
Conclusie
Een heupfractuur of gebroken heup is een veelvoorkomend maar ernstig letsel bij oudere mensen na een val. Het uit zich in hevige pijn en het onvermogen om te lopen. De diagnostiek is meestal eenvoudig via röntgenonderzoek. De behandeling bestaat vrijwel altijd uit een operatie, hetzij het vastzetten van de breuk met schroeven, nagels of platen, hetzij het plaatsen van een heupprothese, afhankelijk van het fractuurtype. Dankzij deze ingreep kan de patiënt doorgaans snel weer mobiliseren, wat essentieel is om complicaties te voorkomen. Een intensieve revalidatieperiode volgt, waarin lopen en zelfredzaamheid opnieuw worden aangeleerd. De vooruitzichten zijn gunstig in die zin dat pijn meestal verdwijnt en men weer kan stappen, maar zeker bij ouderen haalt men vaak niet meer exact het oude niveau van mobiliteit. Het herstel vergt geduld en goede begeleiding.
Maak een afspraak
Online
Het is mogelijk om je afspraak online vast te leggen via onderstaande link.
Telefonisch
Maak je je afspraak liever telefonisch? Dan kan je terecht bij ons secretariaat:
Maak een afspraak
Maak je je afspraak liever telefonisch? Dan kan je terecht bij ons secretariaat:
